.
- 10-20% der COVID-Patienten (SARS-CoV-2) haben noch Wochen nach der Erkrankung Beschwerden; nach Ausschluss anderer Ursachen entsteht nach 4 Wochen Long-COVID, bzw. ein Post-COVID-19-Syndrom bei Symptomatik > 12 Wochen.
- Unabhängig von den Beschwerden/Symptomenkomplex ist das Risiko kardiovaskulärer Ereignisse 12 Monate nach COVID-19 erhöht, da u.a. CRP erhöht bleibt, eine Dysregulation des Renin-Angiotensin-Aldosteron-Systems eintritt, ein endothelialer Schaden möglich ist und auch Thromboinflammation auftreten kann.
- Weibliches Geschlecht und > 5 Symptome in der Akutphase haben öfter einen Langzeitverlauf zur Folge, desweiteren sind initial hospitaliserte Patienten gefährdet.
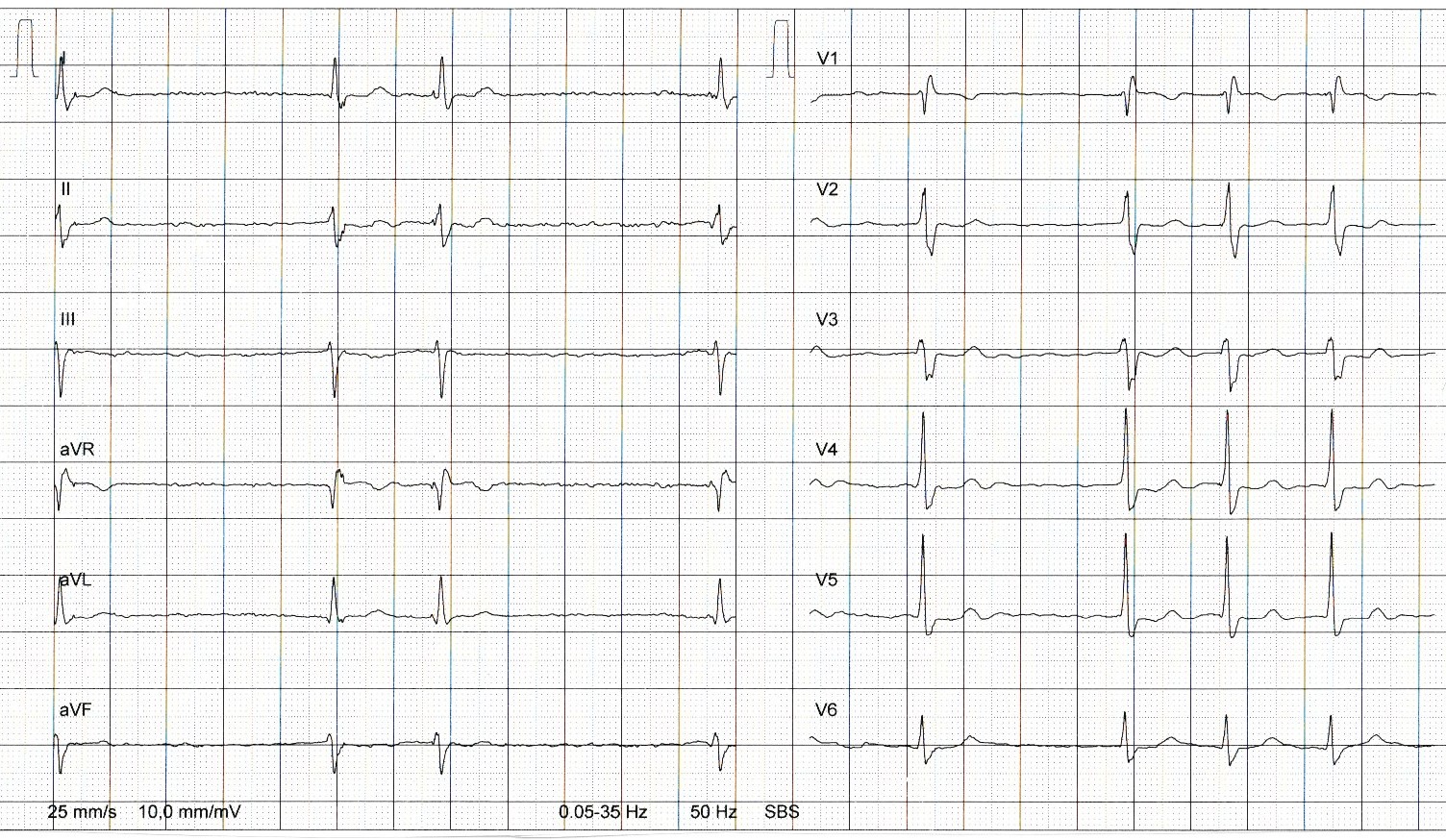
- Arrhythmien und Vorhofflimmern wurden bei Long-COVID und Post-COVID-Syndrom vermehrt berichtet und beobachtet, es gilt dann eine Peri-Myokarditis auszuschließen.
- Die zuletzt vorkommenden Virusvarianten SARS-CoV-2 haben möglicherweise einen milderen Verlauf.
- Insgesamt wird aber von einer erhöhten Inzidenz von Vorhofflimmern bei Herzkreislaufpatienten im Rahmen der Pandemie ausgegangen, da das Risiko kumuliert, Immobilisation zunimmt und die Faktoren des metabolischen Syndrom zur Wirkung kommen können.
- Hinzu kommen depressive Verstimmungen, die bereits vor der Pandemie bei ca. 10% der Bevölkerung prevalent waren, hier sind pathophysiologische Trigger bekannt, die Vorhofflimmern auslösen können.